Беременность, роды и послеродовый период у женщин с артериовенозными мальформациями сосудов головного мозга
Арустамян Р.Р.1, Адамян Л.В.1, Шифман Е.М.2, Сарибекян А.С.3, Куликов А.В.4, Ляшко Е.С.1
Актуальность. Артериовенозная мальформация (АВМ) сосудов головного мозга редкая патология, которая с одинаковой частотой встречается у мужчин и женщин в возрасте от 20 до 40 лет. Существенные изменения в сердечно-сосудистой системе, происходящие во время беременности, могут повлиять на структурную целостность АВМ, став причиной внутричерепного кровоизлияния. Разрыв АВМ во время беременности, представляет угрозу для матери и плода.
Материал и методы. Проведен анализ течения беременности, родов и послеродового периода у 26 женщин с АВМ. Для диагностики цереброваскулярной патологии были применены магнитно-резонансная томография с ангиографией, мультиспиральная компьютерная томография, селективная церебральная ангиография, электроэнцефалография. Оценка состояния плода проводилась с помощью ультразвуковой фетометрии, допплерографии, кардиотокографии.
Результаты. Разрыв АВМ во время беременности, родов и в послеродовом периоде представляет угрозу для матери и плода. Из 18 случаев ВЧК 3 женщины (16,7%) погибли, произошла одна антенатальная и одна неонатальная гибель плодов. Риск внутричерепного кровоизлияния возрастает при сочетании АВМ с преэклампсией и/или эклампсией. Из 4 случаев тяжелой преэклампсии, эклампсии в группе с манифестом АВМ во время беременности (n=21) в 3 (14,3%) произошло внутричерепное кровоизлияние из-за разрыва АВМ, причем 2 женщины погибли. Во II и III триместрах беременности отмечается увеличение частоты клинического манифеста АВМ (17 случаев из 21).
Заключение. Оптимальным методом родоразрешения при неразорвавшихся, оперированных и разорвавшихся АВМ сосудов головного мозга является кесарево сечение. Во время беременности возможно нейрохирургическое лечение АВМ сосудов головного мозга c последующим пролонгированием беременности.
Ключевые слова: Артериовенозная мальформация, внутричерепное кровоизлияние, беременность, преэклампсия.
Введение
Артериовенозные мальформации (АВМ) сосудов головного мозга - врожденный сложный сосудистый порок развития. Частота АВМ церебральных сосудов в популяции составляет 0,01% и не имеет генетической предрасположенности [1]. В большинстве случаев это одиночное патологическое (минуя капилляры) соединение артерий и вен в виде клубочков. Лишь в 2% случаев АВМ могут быть множественными. Распространенность этой патологии у обоих полов одинаковая. В международной классификации болезней 10-ого пересмотра (МКБ-10) они представлены в XVII классе в рубрике Q28.2.
АВМ являются главной причиной нетравматического внутричерепного кровоизлияния (ВЧК) до 35 лет (активный репродуктивный возраст). Согласно данным патологоанатомических исследований, только 12% АВМ проявляются клинически. Клинические проявления АВМ могут быть разнообразны: ВЧК (24%), судорожный синдром (18-40%), головные боли (5-14%), неврологическая симптоматика (1-40%) [2].
АВМ сосудов головного мозга могут стать причиной ВЧК, у беременных, рожениц и родильниц. Существенные изменения состояния сердечно-сосудистой системы во время беременности могут вызвать структурное повреждение АВМ, повышая риск кровоизлияния. По данным литературы, частота ВЧК во время беременности из-за разрыва АВМ возрастает в 8 раз [3,4], что настораживает не только нейрохирургов и неврологов, но и акушеров-гинекологов.
Цель исследования - зучить влияние беременности на течение АВМ сосудов головного мозга, оценить акушерские и перинатальные риски у беременных с АВМ, разработать тактику лечения беременных, родильниц, рожениц при различных клинических проявлениях АВМ церебральных сосудов.
Материалы и методы
Нами проведен анализ течения беременности, родов и послеродового периода у 26 пациенток с АВМ сосудов головного мозга, находившихся на стационарном лечении с 2010 по 2015г.г. в ГБУЗ «ГКБ № 15 ДЗМ». Клиническое исследование одобрено Межвузовским комитетом по этике согласно протоколу № 03-15 от 13.03.2015г.
Для диагностики беременных с ОНМК были применены современные клинико-лабораторные методы исследования, рекомендованные специалистами смежных дисциплин (неврологами, нейрохирургами).
Во всех случаях диагноз АВМ был верифицирован данными магнитно-резонансной томографии (МРТ) с ангиографией (МРТ-АГ), мультиспиральной компьютерной томографией (МСКТ) в сосудистом режиме (МСКТ-АГ). В случаях, когда планировалось нейрохирургическое лечение цереброваскулярной патологии (ЦВП) проводилась селективная церебральная ангиография. Также применялись электроэнцефалография (ЭЭГ), ультразвуковое цветное дуплексное сканирование экстра- интракраниальных сосудов, суточное мониторирование артериального давления, электрокардиограммы, эхо-КГ. Состояние плода оценивалось по результатам ультразвуковой фетометрии, допплерометрии, кардиотокографии. Пациентки параллельно наблюдались акушерами гинекологами, анестезиологами реаниматологами, неврологами, нейрохирургами, кардиологами, офтальмологами, реабилитологами.
Результаты и обсуждение
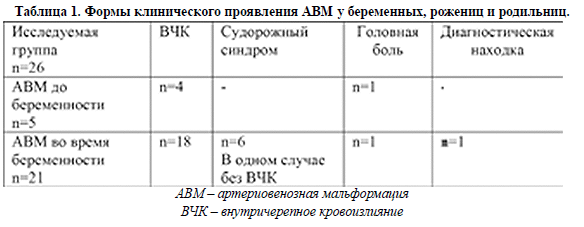
Клиническая характеристика. Из 26 пациенток у 5 диагноз АВМ сосудов головного мозга был выставлен до беременности. У 4 из них в анамнезе было внутричерепное кровоизлияние из-за разрыва АВМ, в одном клиническом наблюдении проявлениям цереброваскулярной патологии была головная боль.
Из 21 пациентки с АВМ, выявленными во время беременности у 18 было внутричерепное кровоизлияние. У 1 беременной клиническим проявлением АВМ был судорожный синдром, у 1 - головная боль.
В одном клиническом случае АВМ сосудов головного мозга была диагностической находкой. Формы клинического проявления АВМ представлены в таблице 1.
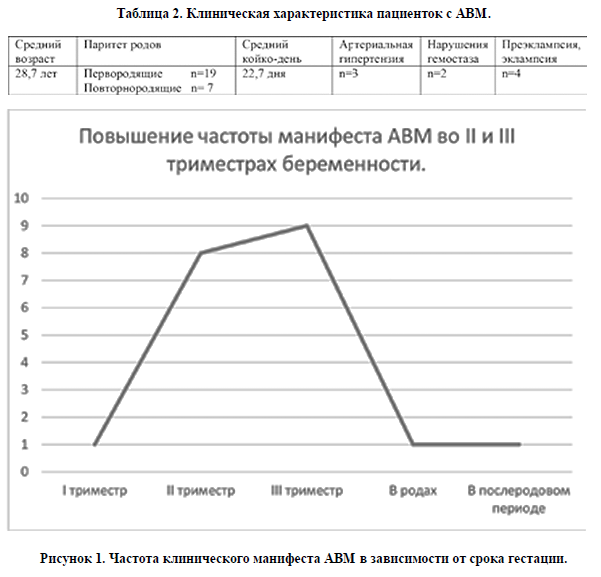
Клиническая характеристика беременных представлена в таблице 2. Возраст пациенток колебался от 17 до 41 года и в среднем составил 28,7+12 лет. Первородящих было 73% (19 против 7). Продолжительность пребывания в стационаре варьировала от 1 до 73 дней и в среднем составила 22,7+ 36 койко-дня. Соматическая патология была представлена в виде пороков сердца, артериальной гипертензии, врожденной гемофилии.
Гинекологический анамнез был отягощен у 9 пациенток (инфекции, передаваемые половым путем, бесплодие I и II, эктопия шейки матки, искусственный аборт). Среди значимых для клинического манифеста АВМ сосудов головного мозга следует отметить артериальную гипертензию (n=3), врожденную гемофилию (n=2), преэклампсию/эклампсию (n=4).
Частота клинического проявления АВМ в I триместре, в родах и в послеродовом периоде (рисунок 1) была одинакова (по одному случаю). Нами отмечено значительное увеличение частоты дестабилизации АВМ церебральных сосудов во II и III триместрах (8 и 9 случая соответственно).
Степень тяжести внутричерепного кровоизлияния оценивалась по шкале Ханта и Хесса (HH). Данные представлены на рисунке 2.
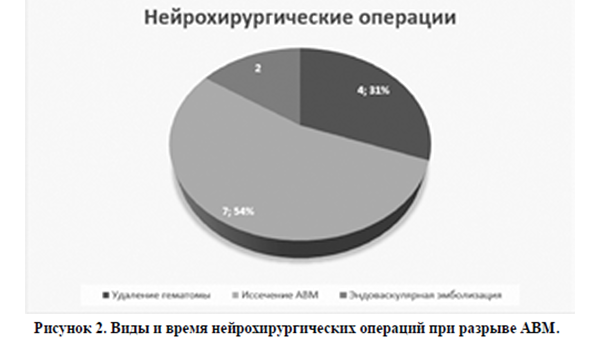
В 50% (n=13) пациенткам с АВМ были проведены различные нейрохирургические операции.
Из 5 женщин с манифестом АВМ в анамнезе у 2 проводилась эндоваскулярная эмболизация патологического сосудистого пучка. 3 женщинам из этой группы нейрохирургическое лечение не проводилось. Из 18 женщин с ВЧК (группа с клиническим манифестом АВМ сосудов головного мозга во время беременности n=21) у 7 было иссечение патологического пучка, у 4 удаление гематомы. В этой группе беременных 10 женщинам нейрохирургические вмешательства не проводились. В 3 случаях не было ВЧК (судорожный синдром, головная боль, клиническая находка), в 6 случаях пациентки отказывались от предложенного нейрохирургического лечения на фоне пролонгирующей беременности. В 1 случае (беременность 24 недели, разрыв АВМ, САК 5 баллов НН, наркомания) состояние женщины было критиче ским.
Среди оперированных женщин в 2 случаях нейрохирургическое лечение цереброваскулярной патологии было проведено на фоне пролонгирующей беременности в 18 (костнопластическая трепанация в левой теменной области, удаление внутримозговой гематомы, иссечение патологического сосудистого пучка, пластика твердой мозговой оболочки) и 19 (костнопластическая трепанация в правой височнотеменной области, удаление внутримозговой гематомы, коагуляция сосудистой мальформации рацимозного типа правой теменной доли, пластика твердой мозговой оболочки) недель соответственно. В обоих случаях беременность была благополучно доведена до доношенного срока. Пациентки были родоразрешены путем операции кесарева сечения в плановом порядке (материнские и перинатальные показатели были удовлетворительными) в условиях общей анестезии. В одном случае иссечение АВМ было проведено после искусственного прерывания беременности в 16 недель (по состоянию пациентки). Пациентка была выписана в удовлетворительном состоянии на реабилитацию. Еще в 4 случаях иссечение АВМ проводилось после экстренного кесарева сечения (в 2 случаях после 33 недель, в 1 – после 35, в 1 – после 37 недели гестации). Состояние родильниц и новорожденных было удовлетворительным. В группе с ВЧК у 4 женщин нейрохирургическое лечение было проведено в объеме удаление гематомы из-за тяжести состояния пациенток.
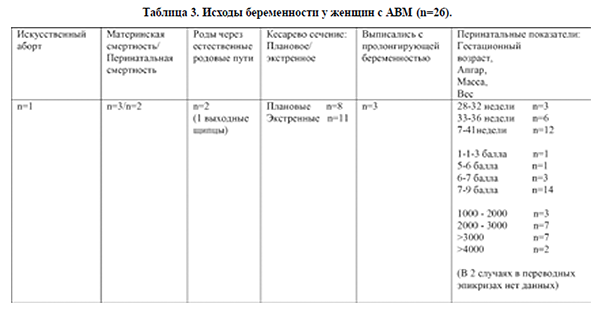
Из 26 пациенток 3 выписались беременными.
В одном случае беременность была прервана в сроке 16 недель (по состоянию женщины) и проведено иссечение АВМ. Одна пациентка погибла после антенатальной гибели плода, причиной смерти было субарахноидальное кровоизлияние в результате разрыва АВМ. 21 беременная были родоразрешены. 2 женщины были родоразрешены через естественные родовые пути (новорожденные были оценены по шкале Апгар на 7-8 и 8-9 баллов). У одной из них ВЧК случилось в конце второго периода родов, у другой в послеродовом периоде. Обе пациентки умерли. В обоих случаях беременность протекала на фоне тяжелой преэклампсии. 19 беременных были родоразрешены путем операции кесарева сечения, причем в 8 случаях в плановом и в 11 - в экстренном порядке. Показаниями для кесарева сечения были неврологическими в 18 случаях, акушерскими в 8, а в 7 случаях показания были сочетанными.
Все пациентки с клиническим проявлением АВМ в анамнезе были родоразрешены путем операции кесарева сечения в плановом порядке после 37-ой недели гестации. Материнские и перинатальные показатели были удовлетворительными.
Из 26 клинических случаев 3 пациентки выписались с пролонгирующей беременностью, 1 погибла после антенатальной гибели плода в 24 недели, у 1–ой было искусственное прерывание беременности в 16 недель. У 21-ой беременной родились 22 детей (одна бихориальная, биамниотическая двойня), из них 1 новорожденный умер на 3 сутки. Пациентка с разрывом АВМ в 18 недель наблюдалась у нейрохирургов и планировалась на радиохирургическое лечение после родоразрешения. Из-за декомпенсации фето-плацентарной недостаточности (острое многоводие 4,5л) в 29 недель ей было проведено экстренное кесарево сечение. Оценка новорожденного по шкале Апгар составила 1-1-3 балла, рост-41см, масса плода1770гр., выявлена неиммунная водянка плода, асцит, гидроторакс, анасарка. Плод погиб, как уже было сказано выше, на 3 сутки. Из 21 новорожденных 3 были рождены в сроке 28-32 недели гестации, 6 – в 33-36 недель и 12 – в 37-41 недели. Исходы беременности представлены в таблице 3.
По данным литературы, частота АВМ сосудов головного мозга колеблется от 0,001% до 0,5% и встречается с одинаковой частотой у мужчин и женщин [1,5,6].
Среди клинических проявлений АВМ сосудов головного мозга самым грозным является внутричерепное кровоизлияние. Из всех видов инсультов во время беременности, родов и в послеродовом периоде чаще всех ВЧК приводит к материнской и перинатальной заболеваемости и смертности и становится причиной внутрибольничной смертности в 20%. [7,8].
В исследуемой группе женщин (n=26) в 22 (84,6%) случаях (4 в анамне зе и 18 в о время беременности) произошло ВЧК из-за разрыва АВМ, в 6 случаях (23%) наблюдался судорожный синдром, в 2 (7,7%) - головная боль. В одном случае (3,9%) АВМ сосудов головного мозга была диагно стической находкой.
Влияние беременности на течение АВМ сосудов головного мозга по данным литературы неоднозначно. С одной стороны, приводятся данные, что беременность не повышает частоту клинического манифеста АВМ [9]. Также есть данные, свидетельствующие о повышении частоты разрыва АВМ во время беременности [3,4]. Согласно результатам нашего исследования, частота разрыва АВМ во время беременности была в 4,5 раза выше по сравнению с таковыми данными в анамнезе (18 случая против 4).
Также следует отметить, что пик частоты клинического манифеста АВМ в нашем исследовании пришелся на II и III триместры беременности (8 и 9 случая соответственно). При этом, в I триместре, в родах и в послеродовом периоде мы имели по одному клиническому проявлению АВМ. Согласно данным литературы, наблюдается повышение частоты разрыва АВМ в III триместре и в послеродовом периоде [10].
Особенно хочется отметить, что при сочетании цереброваскулярной патологии и тяжелой преэклампсии, эклампсии, риск развития ВЧК в результате разрыва АВМ возрастает. Из 4 случаев тяжелой преэклампсии, эклампсии у беременных с АВМ в 3 произошло ВЧК.
При этом 2 пациентки погибли. Литературные данные свидетельствуют о повышении частоты ВЧК во время беременности [4].
Клинические проявления АВМ сходны с таковыми при тяжелой преэклампсии, особенно эклампсии [11]. Перед нами стояла задача с определением акушерской тактики. Выбор времени и метода родоразрешения зависел от конкретной клинической ситуации.
Прерывание беременности в нашем исследовании было проведено у одной пациентки с разрывом АВМ в 16 недель беременности. Целесообразность прерывания беременности остается дискутабельной [12]. С одной стороны, нейрохирургическая ситуация может потребовать безотлагательного вмешательства, а для прерывания беременности или малого кесарева сечения необходимо время. Кроме того, наши вмешательства сопряжены с определенными рисками и могут привести к ухудшению соматического состояния пациентки. Не подвергается сомнению необходимость досрочного родоразрешения путем операции кесарева сечения в случаях, если беременность осложнилась преэклампсией, эклампсией. Также, экстренное кесарево сечение целесообразно перед или параллельно с нейрохирургическим вмешательством в тех случаях, когда срок гестации благоприятен для перинатальных исходов (после 27-ой недели у плодов с массой тела >700 граммов). Если позволяла клиническая ситуация, то при родоразрешении до 34 недель и 5 дней гестации, нами проводилась профилактика респираторного дистресса плода.
Выбор времени и метода нейрохирургического лечения определяется нейрохирургом, зависит от степени тяжести кровоизлияния, места локализации АВМ и т.д. В нашем исследовании были пациентки, которым нейрохирургическое вмешательство было проведено после кесарева сечения (n=4), в двух случаях нейрохирургическое лечение проводилось на фоне пролонгирующей беременности в 18 и 19 недель. А одно иссечение АВМ было проведено после прерывания беременности. Двум пациенткам из когорты с ВЧК в анамнезе проводилась эндоваскулярная эмболизация патологического сосудистого пучка. По данным одних авторов, эндоваскулярное лечение АВМ во время беременности является менее инвазивным и более предпочтительным [13]. В последнее время об успешном применении эндоваскулярных методов лечения появляется все больше сообщений [14,15,16].
В случаях, когда степень тяжести ВЧК была 4-5 баллов по шкале НН (n=4), нейрохирургическое лечение проведено было в объеме удаления внутримозговой гематомы.
В литературе также обсуждаются различные нейрохирургические методы лечения разорвавшихся и неразорвавшихся АВМ во время беременности.
Иссечение патологических сосудов головного мозга во время беременности описано многими авторами [17,18]. В нашем исследовании было 2 случая эндоваскулярного лечение разорвавшейся АВМ в анамнезе, в 7 случаях проводилось иссечение патологического пучка (в двух случаях из них нейрохирургическое лечение проводилось на фоне пролонгирующей беременности).
Заключение
Разрыв АВМ не частое, но грозное осложнение во беременности, родов и в послеродовом периоде.
Из 18 случаев ВЧК во время беременности, родов и послеродового периода 3 женщины (16,7%) погибли, была одна антенатальная и одна неонатальная гибель плодов. Риск ВЧК возрастает при сочетании АВМ и преэклампсии, эклампсии. Из 4 случаев тяжелой преэклампсии, эклампсии в группе с манифестом АВМ во время беременности (n=21) в 3 (14,3%) произошло внутричерепное кровоизлияние из-за разрыва АВМ, причем 2 женщины погибли. Во II и III триместрах беременности отмечается увеличение частоты клинического манифеста АВМ (17 случаев из 21). Оптимальным методом родоразрешения при неразорвавшихся, оперированных и разорвавшихся АВМ сосудов головного мозга является кесарево сечение. Время родоразрешения зависит от клинической ситуации в каждом конкретном случае. Метод и время нейрохирургического лечение определяется нейрохирургом. Во время беременности возможно нейрохирургическое лечение АВМ сосудов головного мозга c последующим пролонгированием беременности. При лечении беременных с АВМ сосудов головного мозга необходим мультидисциплинарный подход в условиях многопрофильной клиники.
ЛИТЕРАТУРА
- Friedlander RM: Clinical practice. Arteriovenous malformations of the brain. N Engl J Med 356:27042712, 2007.
- Norman Ajiboye, Nohra Chalouhi, Robert M. Starke, Vario Zanaty and Rodney Bell. Cerebral Arteriovenous Malformations: Evaluation and Manangment. The Scientific World Journal Volume 2014 (2014), Article ID 649036, 6 pageshttp://dx.doi.org/10.1155/2014/649036.
- Bradley A. Gross, Rose. High Risk of Bleeding from Brain Blood Vessel Abnormalities During Pregnancy // Aug. 7, 2012.
- Sharshar T, Lamy C, Mas JL: Incidence and causes of strokes associated with pregnancy and puerperium. A study in public hospitals of Ile de France. Stroke in Pregnancy Study Group. Stroke 26:930-936, 1995.
- Fleetwood IG, Steinberg GK: Arteriovenous malformations. Lancet 359:863-873, 2002.
- English LA, Mulvey DC: Ruptured arteriovenous malformation and subarachnoid hemorrhage during emergent cesarean delivery: a case report. AANA J 72:423-426, 2004.
- Jessica Tate1 and Cheryl Bushnell. Pregnancy and stroke risk in women. Women’s Health (Lond Engl). 2011 May; 7(3): 363–374. doi: 10.2217/whe.11.19.
- Perquin DA, Kloet A, Tans JT, Witte GN, Dörr PJ: Intracranial arteriovenous malformations in pregnant women. Ned Tijdschr Geneeskd. 1999, 143: 497-500.
- Xing-ju Liu, MD,corresponding author Shuo Wang, MD, Yuan-li Zhao, MD, Mario Teo, MD, Peng Guo, MD, Dong Zhang, MD, Rong Wang, MD, Yong Cao, MD, Xun Ye, MD, Shuai Kang, MD, and Ji-Zong Zhao, MDcorresponding author. Risk of cerebral arteriovenous malformation rupture during pregnancy and puerperium.//Neurology. 2014 May 20; 82(20): 1798–1803.doi: 10.1212/WNL.0000000000000436 PMCID: PMC4035708.
- Fairhall J, Stoodley M. Intracranial hemorrhage in pregnancy. Obstet Med. 2009;2(4):142–8. doi:10.1258/ om.2009.090030.
- James D, Steer P, Weiner C, Bernard G: High Risk Pregnancy: Management Options. 3rd ed. Pennsylvania, PA: Elsevier Saunders; 2006.
- Burkle CM, Tessmer-Tuck J, Wijdicks EF. Medical, legal, and ethical challenges associated with pregnancy and catastrophic brain injury//Int J Gynaecol Obstet. 2015 Jun;129(3):276-80. doi: 10.1016/j.ijgo.2014.12.011.
- Walter J JermakowiczEmail author, Luke D Tomycz, Mayshan Ghiassi and Robert J Singer. Use of endovascular embolization to treat a ruptured arteriovenous malformation in a pregnant woman: a case report. Journal of Medical Case Reports2012:6:113DOI: 10.1186/1752-1947-6-113.
- Tarnaris A, Haliasos N, Watkins LD. Endovascular treatment of ruptured intracranial aneurysms during pregnancy: is this the best way forward? Case report and review of the literature. Clin Neurol Neurosurg 2012;114(6):703–6.
- Surico D., Amadoria R., Garofalo G., Nuzzi N. P., Carrierob A., Surico N. "One-shot" endovascular management of cerebral aneurysm and fourth ventricle hemangioblastoma in a pregnant woman// International Journal of Gynecologyand Obstetrics129 (2015)79–88.
- Ishii A1, Miyamoto S. Endovascular treatment in pregnancy. Neurol Med Chir (Tokyo). 2013;53(8):541-8.
- Wawrzyniak J. Continuation of pregnancy in a woman with critical brain injury// Anaesthesiology Intensive Therapy 2015, vol. 47, no 1, 40–44.
- N. Agarwal, J. C. Guerra, N. B. Gala1, P. Agarwa, A. Zouzias, C. D. Gandhi, C. J. Prestigiacomo. Current Treatment Options for Cerebral Arteriovenous Malformations in Pregnancy: A Review of the Literature//WORLD NEUROSURGERY 81: 1: 83-90.

