|

Бьёрн Ибсен
(Bjorn Ibsen)
|
|
30 августа
1915 г. В этот день родился один из «отцов современной интенсивной
терапии», доктор Бьёрн Ибсен (Bjorn Ibsen), герой борьбы
с копенгагенской эпидемией полиомиелита в 1952 г. и организатор первого
в мире отделения интенсивной терапии.
Бьёрн Ибсен родился 30 августа 1915 г. Медицинское образование
он получил в университете Копенгагена, который окончил в январе 1940
г. Как раз в это время отделение хирургии клиники «Rigshospitalet»,
в котором работал известный впоследствии датский торакальный хирург
Эрик Гусфельдт (Erik Husfeldt), очень нуждалось в хорошо обученном специалисте
в области анестезии.

Эрик Гусфельдт (Erik Husfeldt)
По тем временам
это была почти неразрешимая кадровая задача. Гордостью отделения был
наркозный аппарат (McKesson anaesthetic machine), который Оле Липпманн
(Ole Lippmann), директор датской фирмы, занимающейся поставками медицинского
оборудования, привез в 1939 г. из США. Но из-за отсутствия специалистов
по анестезиологии ему же самому и пришлось давать первый показательный
наркоз во время пневмонэктомии, выполненной Гусфельдтом [1].

Оле Липпманн (Ole Lippmann)

Наркозный аппарат МакКессона
Это был год, когда
Ибсен, еще, будучи студентом, начал проводить свои первые самостоятельные
анестезии. Этим он увлекся во время прохождения практики в одной из
провинциальных датских больниц. Из оборудования у него были только сумка
Уонсчера, укомплектованная 100 мл. флаконами эфира, языкодержателем
Янга и роторасширителем Хейстера. У него не было кислорода, не было
интубационных трубок, абсорбера, отсоса… И даже если это все необходимое
было бы в наличии, то Ибсен все равно бы не знал, что с этим оборудованием
делать.
К тому времени в Дании анестезиология еще не сложилась как
отдельная самостоятельная врачебная специальность, а сама анестезия
не считалась законченным самодовлеющим лечебным мероприятием, и мало
находилось желающих изучать это дело и специализироваться только в нем.
Поэтому наркоз эфиром чаще всего поручалось проводить под ответственностью
и контролем оперировавшего хирурга сестрам милосердия и студентам-медикам.
После окончания университета Ибсен получил назначение в
провинциальную клинику в Ютландии. Здесь, он стал одним из практикующих
врачей, и время от времени проводил эфирные анестезии с помощью маски
Омбреданна (Ombredanne). Через некоторое время он стал работать в отделении
торакальной хирургии в копенгагенской клинике «Rigshospitalet», и там
же он начал проводить в жизнь идею о том, что вопросами анестезии должны
заниматься только специально подготовленные врачи и сестры.

Клиника «Rigshospitalet» в Копенгагене. 1965 г.
Но для организации
службы анестезии в клинике были необходимы специальные знания и опыт.
В связи с этим Ибсен уехал в США и с 1 февраля 1949 г. начал проходить
обучение в резидентуре по анестезиологии в знаменитой Массачузетской
общей больнице (Massachusetts General Hospital), колыбели первых эфирных
наркозов.

Знаменитая Массачузетская общая больница. Бостон, США.
Руководителем Ибсена
был известный и авторитетный американский специалист в вопросах анестезиологии
Х.К.Бише (H.K. Beecher).

Руководитель отделения анестезии Массачузетской общей больницы
Х.К.Бише (H.K. Beecher)
В Бостоне он ознакомился
с более современной организацией клиник, резко отличавшейся от организации
датских больниц, копировавших устаревшую прусскую «пирамидную» систему
со строгой иерархией и обязательным наличием профессора на верхушке
пирамиды. Особенно Ибсена поразили отсутствие в Массачузетской больнице
проблем с финансовым и материальным обеспечением и отсутствие скованности
персонала в самостоятельном принятии клинических решений. Молодые американские
доктора вели себя более свободно и были гораздо уверенней в принятии
решений, чем датские доктора, задавленные традиционной иерархической
системой. Послеоперационные осложнения обсуждались открыто, но в конечном
итоге все почему-то приходили к выводу, что в данном случае имел место
эффект банального невезения (bad luck), и при этом обычно сообщалось,
что анестезиологические документы не сохранились. Тем не менее, для
Ибсена эта клиника обеспечила прекрасную практику.
Для зарубежных врачей, проходящих обучение в клинике, плохое
знание языка иногда создавало огромные проблемы. Так, например, Ибсен
впоследствии всегда со смехом вспоминал про группу французских анестезиологов,
которые старательно проработали в течение целых трех месяцев в хирургическом
отделении, пока хирурги не поняли, что французы вообще-то приехали учиться
анестезиологии.
Обучаемые анестезии должны были в совершенстве овладеть методикой капельного
масочного эфирного наркоза (open-drop ether). Кстати, все студенты-медики
Гарвардской медицинской школы, обучавшиеся на этой же базе, также должны
были обязательно провести во время практики как минимум по два таких
вводных наркоза.
После возвращения из США в 1950 г. Ибсен проработал в течение
3 лет в клинике «Rigshospitalet» в Копенгагене в качестве анестезиолога.
Поначалу у него нелегко складывались взаимоотношения с хирургами, которые
не всегда прислушивались к мнению анестезиолога. В то время даже выбор
анестетика или метода анестезии входил в компетенцию хирурга, а не анестезиолога,
причем эфир оставался предпочтительным препаратом.
К счастью торакальный хирург Эрик Гусфельдт, осознавая необходимость
наличия развитой анестезиологической службы в Дании, смог организовать
в Копенгагене в 1950 г. под эгидой ВОЗ международный курс обучения анестезиологии.
Он же и стал руководителем данного цикла, оставаясь на этом посту вплоть
до 1973 г.
Среди выдающихся анестезиологов-иностранцев, которые стали
первыми преподавать на цикле ВОЗ в 1950 г. были американцы Стюарт Куллен
(Stuart Cullen) из Айова Сити и Ральф Уотерс (Ralph Waters) из Висконсина.
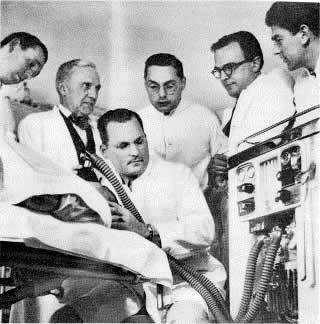
Стюарт Куллен проводит занятие по циклопропановому наркозу.
На снимке виден наркозный аппарат «Centanaest» (British Oxygen Company),
подаренный
ВОЗ специально для курса обучения анестезиологии.
Слева направо: B. Ibsen, R. Waters, S. Cullen, H. Ruben, W. Andersen.
Когда это курс
был организован, анестезиология фактически еще не существовала как официально
признанная специальность. Имена первых преподавателей курса теперь навечно
вписаны золотыми буквами в историю анестезиологии-реаниматологии. Среди
них были такие корифеи как Джон Северингхауз (John Severinghaus), Хеннинг
Рубен (Henning Ruben), Роберт Макинтош (Sir Robert Macintosh) [2,
3].

Сэр Роберт Макинтош среди курсантов. 1953 г.
В августе 1952
г. в Копенгагене вспыхнула ужасная эпидемия полиомиелита. Масштабы этого
бедствия были просто колоссальны. По опубликованным данным профессора-эпидемиолога
Лассена (Lassen) в Блегдемский госпиталь поступили 2722 пациента с полиомиелитом,
из них 866 с развившейся дыхательной недостаточностью [5].
У больных полиомиелитом дыхательная недостаточность возникает либо как
результат слабости дыхательных мышц, либо вследствие поражения черепномозговых
нервов, иннервирующих глотку и гортань (бульбарный тип). В некоторых
случаях одновременно встречаются оба вида поражения. Но в то время патогенез
заболевания не был еще так хорошо изучен, и именно во время этой эпидемии
был накоплен колоссальный опыт в лечении больных полиомиелитом.
В первый же месяц эпидемии поступили 31 больной с бульбоспинальным
параличом, из которых 27 умерли от развившейся тяжелой дыхательной недостаточности.

Эпидемиолог Х.Лассен (H.C. Lassen). Копенгаген, 1952 г.
Копенгаген был
не готов к такой эпидемии. В это время в городе был всего лишь один
танковый («железные легкие») и шесть кирасных респираторов. Но примерно
50-60 новых больных полиомиелитом поступали каждый день!
Упомянутые танковые и кирасные респираторы, создающие субатмосферное
давление вокруг грудной клетки, пожалуй, заслуживают отдельного краткого
пояснения, т.к. не всем анестезиологам молодого поколения известны внешние
методы ИВЛ.
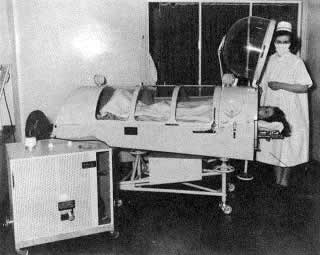
Танковый респиратор
Танковые респираторы
представляют собой камеры, в которых располагается туловище больного
(голова снаружи) и в которой с помощью компрессоров создается попеременно
разрежение (вдох) и повышенное давление (выдох). В кирасных респираторах
отрицательное и положительное давление создается с помощью специальных
кирас (панцирей) лишь вокруг грудной клетки и живота больного.
До этой эпидемии у Ибсена был очень небольшой опыт в искусственной
вентиляции легких. Во время резидентуры в Бостоне он только наблюдал
больных, находившихся на ИВЛ танковым респиратором. Кроме того, Х.К.Бише
(H.K. Beecher) не разрешал проходившим у него обучение докторам пользоваться
миорелаксантами, поэтому у Ибсена вообще не было опыта ведения больных
с параличом дыхательных мышц, а также опыта работы с респираторами,
работавшими по принципу вдувания. Однако он был уже знаком с работой
Бове (Bower) и соавт. [4], опубликовавших результаты
лечения дыхательной недостаточности при бульбарном полиомиелите. По
данным этих авторов смертность от полиомиелита в их клинике снизилась
с 88% до 20%. Также Ибсену был известен случай двухнедельной ИВЛ респиратором,
работавшим по принципу вдувания с перемежающимся положительным давлением,
имевший место в Любеке у 10-летнего мальчика с полиомиелитом, который
в конечном итоге был спасен. В самом начале эпидемии полиомиелита, в
августе 1952 г., Ибсен написал письмо Бове и срочно получил от него
копию статьи.
Когда Ибсена в первый раз вызвали в Блегдемский госпиталь,
чтобы проконсультировать больного с начинающимся параличом дыхательных
мышц, он тут же сослался на статью Бове и указал, что достигнуть улучшения
состояния больного можно только с помощью раннего помещения больного
в танковый респиратор, что и было сделано с благополучным исходом для
больного. Однако при таких масштабах эпидемии в Копенгагене танковых
респираторов не хватило бы на всех больных. Кроме того, выяснилось,
что в случаях бульбоспинальных респираторных параличей внешние методы
ИВЛ (танковые и кирасные респираторы) часто оказывались малоэффективными.
В ходе напряженной работы во время эпидемии полиомиелита Ибсен постепенно
осознал, что если паралич четко ограничен только поражением спинальных
нервов, то для поддержания адекватной вентиляции действительно достаточно
и танкового респиратора, и эта ситуация позволяет избежать трахеостомии.
Выбор респиратора (танкового или обеспечивающего вентиляцию с перемежающимся
положительным давлением) не играет существенной роли до тех пор, пока
отсутствует поражение бульбарных центров. Вовлечение в процесс 9-12
пар черепномозговых нервов ведет к расстройству акта глотания и параличу
гортани. Таким образом, с одной стороны, возникают условия для аспирации
секрета в легкие, а с другой – нарушается механизм кашля, что препятствует
эффективному удалению мокроты. Поражение продолговатого мозга может
затронуть также дыхательный центр, полностью выводя его из строя или
резко снизить чувствительность центральной двигательной регуляции дыхания
к обычным химическим стимулам. Поэтому при ведении больных полиомиелитом
в танковом респираторе необходимо постоянно тщательно постоянно наблюдать
за функцией гортани и глотки. Ранними признаками включения в патологический
процесс бульбарных центров являются нечеткая речь и слабый носовой голос.
Аускультация трахеи во время небольшого глотка воды позволяет оценить
состояние акта глотания. Аспирация жидкости вызывает появление булькающих
звуков во время дыхания или фонации. Можно определить также эффективность
откашливания.
При бульбарном параличе для облегчения аспирации секрета
и профилактики легочных осложнений больным необходима трахеостомия.
В этих случаях предпочтительно прибегнуть к ранней трахеостомии с использованием
эндотрахеальной трубки с надувной манжетой, что позволяет избежать дальнейшей
аспирации. При прогрессировании дыхательной недостаточности требуется
перевод больных на ИВЛ с перемежающимся положительным давлением. Действительно,
события в Копенгагене показали, что длительное использование только
танковых респираторов у больных с прогрессирующим полиомиелитом приводило
к легочным осложнениям с фатальным исходом.
Позднее накопленный совместно с Лассеном опыт ведения больных
полиомиелитом и эти вышеописанные принципы были доложены Бъёрном Ибсеном
в лекции на секции анестезиологии Лондонского Королевского медицинского
общества в мае 1953 г. [6] Ибсен также доложил,
каким образом они вышли из ситуации, сложившейся в связи с катастрофической
нехваткой респираторов:
«25 августа 1952 г. я был приглашен эпидемиологом
профессором Лассеном в качестве консультанта по анестезиологии. В течение
трех недель 31 пациент с бульбарным типом полиомиелита получали поддержку
дыхания с помощью танкового, а также кирасных респираторов. 27 из них
умерли. С разрешения профессора Лассена я продемонстрировал, как можно
осуществлять адекватную вентиляцию без помощи респиратора.
Больная - двенадцатилетняя девочка с квадриплегией и ателектазами в
левом легком. У нее имели место затрудненное, глотающее дыхание по типу
гаспингов, цианоз и нарушение механизма кашля. Под местной анестезией
была выполнена срочная трахеостомия и в трахею была введена трубка с
раздувающейся манжетой. Во время этой процедуры девочка потеряла сознание.
С помощью хорошего отсоса была удалена мокрота, но даже после этого
вентиляция была невозможна из-за бронхоспазма и отчасти из-за сохраняющейся
обструкции дыхательных путей мокротой. В этой безнадежной ситуации я
ввел ей 100 мг пентотала… Она расслабилась, ее собственное ее дыхание
прекратилось, но почувствовал, что могу свободно осуществлять ручную
вентиляцию легких мешком».
Ибсен продолжил свою лекцию описанием тяжелого течения бульбарного
полиомиелита у больной, при котором у нее внезапно развились гиповолемический
шок и выраженная гиперкапния. Эти проблемы быстро купировались инфузионной
терапией и ручной вентиляцией легких дыхательным мешком. Рентгенологическое
исследование выявило, что ателектазы левого легкого полностью расправились.
У больной было отмечено улучшение состояния, в связи с чем была прекращена
искусственная ручная вентиляция легких. Она опять стала цианотичной.
После ингаляции кислорода окраска кожи улучшилась, но уровень артериального
pCO2 оставался повышенным. И только возобновление ручной вентиляции
дыхательным мешком снова улучшило ее состояние. Попытки применения танкового
респиратора были безуспешными, у пациентки сразу же нарастали признаки
гиповентиляции. Поэтому ручная вентиляция этой пациентке проводилась
до тех пор, пока не уменьшились явления пареза дыхательной мускулатуры,
и не стало возможным снова перевести ее на танковый респиратор.
Именно этот случай и позволил Ибсену и Лассену окончательно
сформулировать принципы лечения бульбарного полиомиелита, что потребовало
провести настоящую «мобилизацию» всех городских анестезиологов, анестезистов
и студентов-медиков. В течение 8 дней была создана большая организация
добровольцев для борьбы с эпидемией. Все больные с респираторными проблемами
переводились в специально развернутое отделение, где дежурная «лечебная
команда» наблюдала их и проводила сортировку по выраженности дыхательных
нарушений. Данная «команда» включала эпидемиолога, отоларинголога и
анестезиолога, лаборантов, а чуть позднее, рентгенологов и психотерапевтов.
Примерно 50-60 больных поступали в Блегдемский госпиталь каждый день.
Больные с признаками вентиляционной недостаточности сразу же переводились
в созданное специализированное отделение. Всем больным, нуждавшимся
в искусственной вентиляции легких, проводилась ручная вентиляция дыхательными
мешками, которой занимались поочередно сменявшие друг друга студенты-медики.
Кроме этого, были созданы специальные бригады, выезжавшие по вызову
на дом к пациентам с подозрением на полиомиелит. Основным принципом,
доминировавшим во время эпидемии, было оказание первой специализированной
помощи больному на догоспитальном этапе, не дожидаясь, пока он поступит
в клинику в еще более тяжелом состоянии.
В Британии очень хорошо были проанализированы события эпидемии
полиомиелита в Копенгагене в 1952 г. Не случайно журнал «British Journal
of Anaesthesia» предложил в случае возникновения подобной эпидемии в
Англии взять на вооружение принципы организации и лечения, разработанные
Ибсеном и Лассеном. Был сделан вывод о необходимости разработки и дальнейшего
усовершенствования аппаратов ИВЛ, работающих по принципу вдувания и
позволяющих осуществлять вентиляцию с перемежающимся положительным давлением
в дыхательных путях. Кроме этого, была подчеркнута необходимость оснащения
клиник достаточным количеством аппаратов ИВЛ, а также создания стратегического
запаса оборудования на случай таких масштабных эпидемий [7].
Все вышеупомянутое может служить только кратким изложением
основной роли Ибсена, сыгранной при эпидемии полиомиелита в Копенгагене.
Но принципы ведения больных с дыхательной недостаточностью при полиомиелите,
разработанные Ибсеном, и значение длительной вентиляции с положительным
давлением в дыхательных путях были одобрены и приняты во всем мире.
Эпизод с необходимостью привлечения студентов-добровольцев послужил
толчком для создания аппаратов искусственной вентиляции легких. Одним
из первых датских аппаратов стал респиратор, работавший по принципу
вдувания, и созданный в другом госпитале Дании Клаусом Бэнгом (Claus
Bang) [8]. Кроме этого, был получен стимул для дальнейшего
совершенствования методов газового анализа крови, в чем огромную роль
сыграл уже упомянутый нами Джон Северингхауз (John Severinghaus).
После победы над эпидемией полиомиелита Бьёрн Ибсен получил
приглашение в клинику «Kommunehospital» в качестве руководителя службы
анестезии. Ибсен приступил к работе 1 апреля 1953 г. и уже через три
месяца открыл в клинике восстановительную палату на 10 коек, названную
впоследствии отделением интенсивной терапии. Спустя год после его назначения
было открыто и отделение анестезии. Решение руководства клиники назначить
ведущему анестезиологу больницы такое же жалование, как и ведущему хирургу,
дало Ибсену определенную финансовую независимость и позволило ему полностью
сосредоточиться только на проблемах новой специальности.
Однажды, еще до открытия в клинике отделения интенсивной
терапии, Ибсен был приглашен для осмотра 10-летнего ребенка со столбняком.
Ребенок явно умирал. С некоторым трепетом Ибсен решил перенести принципы,
разработанные им для интенсивной терапии больных с бульбарным полиомиелитом
на данную ситуацию. До этого у него уже был один удачный случай лечения
новорожденного со столбняком с применением тубокурарина в течение 10
дней и ИВЛ. Ибсен назначил мальчику обезболивающие препараты, ввел миорелаксант
и после этого больному в течение 17 дней проводилась ручная ИВЛ смесью
кислорода и закиси азота. Как и во время эпидемии полиомиелита снова
была сформирована команда добровольцев, занимавшаяся осуществлением
постоянной ручной вентиляции и менявшихся через каждых четыре часа.
Мальчик полностью выздоровел и был выписан из клиники в удовлетворительном
состоянии. В дальнейшем снова имели место подобные случаи
интенсивной терапии больных столбняком, что послужило поводом для открытия
в Дании специализированных отделений для лечения столбняка. Как и в
случае с организованными им отделениями по лечению полиомиелита англичане
тут же скопировали это датское новшество. На этом примере заимствования
стало очевидным, что влияние и авторитет Ибсена начали распространяться
уже далеко за пределы Дании.
Однако он вскоре осознал, что организация отделений, специализирующихся
по лечению одного или двух заболеваний является весьма невыгодным и
нерентабельным делом, и пришел к идее организации отделения интенсивной
терапии общего профиля. Таким образом, 1 августа 1953 г. в клинике «Kommunehospital»
было создано первое в мире отделение интенсивной терапии общего профиля
[9]. Это нововведение Ибсена послужило созданию
подобных отделений в других клиниках Дании и во всем мире.
В 1956 г. был основан журнал «Acta Anaesthesiologica Scandinavica»,
в редакционную коллегию которого был включен и Бьёрн Ибсен. Он оставался
членом редакционной коллегии вплоть до 1971 г.
Интерес Ибсена к проблемам интенсивной терапии вскоре привел
его к осознанию возрастающей роли мониторинга. В 1975 г. он писал: «…будущее
требует все больше и больше оборудования для мониторинга, также и во
время анестезии…».
Этот человек, с неугомонным и живым умом, пытался разобраться
и навести порядок во всем. Проблемы ведения шока, водного баланса, увлажнения
дыхательных смесей - все занимало его внимание. Примерно в 1975 г. в
клинике «Kommunehospital» произошли фундаментальные изменения. Отделения
ургентной медицины были переведены в другие клиники, и госпиталь стал
клиникой сестринского ухода. Не желая переходить в новое отделение анестезиологии,
Ибсен начал заниматься проблемами хронической боли и создал клинику
боли. В этой области медицинских знаний он снова превзошел всех других
врачей в своем городе. Организация клиник боли и противоболевых кабинетов
стала его основным профессиональным интересом в последние годы работы.

B. Ibsen, O. Secher, H. Ruben. 1990 г.
Список
литературы:
1. Ibsen B. From Anaesthesia to Anaesthesiology,
Acta Anaesthesiologica Scandinavica 1965; Suppl. 61.
2. Secher O. Anaesthesia, In: Rupreht et al., editors. Essays on its
History, Anaesthesia Centre, Copenhagen (Springer Verlag).
3. Proceedings of the World Congress of Anaesthesiologists, Scheveningen,
The Netherlands, 1955. (International Anesthesia Research Society).
4. A.G. Bower, V.R. Bennett, J.B. Dillon and B. Axelrod, Investigation
on the care and treatment of poliomyelitis patients. Annals of Western
Medicine and Surgery 4 (1950), p. 563.
5. Lassen HCA. Preliminary report on the 1952 epidemic of poliomyelitis
in Copenhagen with special reference to the treatment of acute respiratory
insufficiency, The Lancet (Jan 3, 1953).
6. Ibsen B. The anaesthetist's viewpoint on the treatment of respiratory
complications in poliomyelitis during the epidemic in Copenhagen.
Proceedings of the Royal Society of Medicine 1952; 47:72–4.
7. British Journal of Anaesthesia Editorial, 26. 81 (March, 1954).
8. A new respirator, The Lancet (April 11, 1953) 723–26.
9. B. Ibsen, Intensive therapy: background and development. Int. Anesth.
Clin. 4 (1966), pp. 277–294.
|
|