| |
Представлены клинические наблюдения двух пациенток со сроком беременности 22-24 недели и двусторонней макромастией, в одном из случаев в сочетании с миастенией. Благодаря проведенной адекватной диагностике беременные были госпитализированы в профильный стационар, успешно прооперированы, затем переведены в акушерское отделение для пролонгирования беременности. Оба клинических случая завершились рождением живых доношенных детей.
Ключевые слова: макромастия, беременность, двусторонняя мастэктомия.
Clinical observation of patients with pregnancy at 22-24 weeks and bilateral marcomastia are presented. Thanks to the adequate diagnosis womеn were hospitalized to a profile hospital, successfully operated and then transferred to obstetric department for pregnancy prolongation. Both of clinical observations successfully delivered by healhty children.
Key words: marcomastia, pregnancy, bilateral mastectomy.
Макромастия – порок развития молочных желез, являющийся редкой патологией, характеризуется двусторонним быстрым увеличением молочных желез и встречается преимущественно в пубертатный и репродуктивный периоды жизни женщины [2, 10, 15]. В репродуктивном периоде макромастия наблюдается в менее выраженной форме. У девочек до 10 лет чаще всего она обусловлена заболеваниями эндокринной системы, вызывающими преждевременное половое созревание; у мальчиков наблюдается при гормонально-активных феминизирующих опухолях половых желез. Макромастия, возникшая в пубертатном периоде и во время беременности, имеет быстро прогрессирующий характер, при этом молочные железы могут достигать громадных размеров [4, 5, 8, 11]. При макромастии, наступающей в активном репродуктивном периоде жизни женщины (вне беременности), рост молочной железы не имеет такого безудержного характера, как в пубертатном периоде и при беременности. Макромастия может быть истинной вследствие увеличения железистой ткани и ложной – вследствие чрезмерного развития жировой ткани. По степени выраженности макромастию классифицируют следующим образом: незначительная (избыточная масса до 200 г); средняя (избыточная масса от 200 до 500 г); большая (избыточная масса от 500 до 1200 г); гигантомастия (избыточная масса свыше 1200 г) [6, 10].
Молочные железы занимают особое место в репродуктивной системе женщин, в связи с тем, что их развитие и функция находятся под сложным контролем эндокринной системы Ткань молочных желез – мишень для действия половых гормонов, пролактина, соматотропного гормона, плацентарных гормонов и опосредованно гормонов других эндокринных желез. Помимо эстрогенов и прогестерона, на развитие молочных желез в пубертатном периоде, их функцию в репродуктивном периоде и во время беременности, инволюцию в постменопаузе оказывают регулирующее действие по меньшей мере 15 гормонов. А так как эндокринная система представляет единое целое, то нарушение ее функции приводит к изменению гормонального гомеостаза всех эндокринных желез. [1, 13]. Этиология и патогенез макромастии до настоящего времени не установлены. Возможными причинами развития макромастии рассматриваются гиперэстрогения, повышенная секреция ТТГ, гиперпролактинемия, а также изменение чувствительности рецепторного аппарата ткани молочной железы к нормальному уровню эндогенных гормонов [2, 3, 9].
Различают следующие формы макромастии: «агрессивная» – чаще развивается в раннем репродуктивном возрасте, характеризующаяся интенсивным, чаще двусторонним увеличением молочных желез до гигантских размеров за короткий срок (6-8 мес), что вызывает физические и психические страдания больных, лишая их работоспособности; «вялотекущая» – выявляется реже, рост молочных желез медленный, на протяжении нескольких лет, вторичные изменения при этом отсутствуют, и «абортивная» форма, при которой отмечается спонтанная стабилизация роста [6, 10, 14].
В случаях так называемой «агрессивной формы» макромастии, когда нельзя исключить возможность рецидива заболевания, рекомендуется выполнение двусторонней мастэктомии [14, 15]. При анализе случаев макромастии установлено, что среди сопутствующей патологии в 19% наблюдений выявляется фиброзно-кистозная мастопатия, в 17% – мастит, в 21,4% – заболевания щитовидной железы и в 7,1 % – миастения [2, 7, 12]. По данным B.M. Antveski и соавт. [4] макромастия при беременности встречается очень редко – в 1 случае на 100000. В литературе имеются немногочисленные случаи наблюдения макромастии на фоне беременности. Описания оперативного лечения макромастии во время беременности и успешного родоразрешения по данным отечественных и зарубежных исследователей единичны.
Под нашим наблюдением находились две пациентки с макромастией, возникшей во время беременности. Обе женщины отмечали увеличение размеров молочных желез задолго до беременности, в связи с чем, им неоднократно проводились секторальные резекции молочных желез, по данным гистологических исследований выявлялись фиброаденомы.
Клиническое наблюдение.
Пациентка И., 26 лет, поступила в отделение радиохирургии «Российского онкологического научного центра им. Н.Н. Блохина» по направлению «Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова» с диагнозом: Беременность 23-24 недели. Угроза позднего выкидыша. Двусторонняя гигантомастия. Подозрение на неопластический процесс в правой и левой молочных железах. Миастения, генерализованная форма, средней степени тяжести, в стадии медикаментозной субкомпенсации. Состояние после тимэктомии. Состояние после оперативного лечения правой и левой молочных желез (фиброаденоматоз). Анемия беременных.
Из анамнеза известно, что диагноз «миастения» поставлен пациентке по месту жительства в 1999 г. В 2000 г. при подозрении на тимому выполнена тимэктомия. Через год после операции пациентка обращает внимание на двустороннее увеличение молочных желез. При УЗИ в ткани правой и левой молочных желез определяются множественные фиброаденомы и кисты в диаметре от 2 до 8 см. В 2002 г. по месту жительства по поводу фиброматоза последовательно выполнено 5 операций в объеме секторальных резекций. В послеоперационном периоде молочные железы продолжали медленно увеличиваться в размерах. Однако с наступлением беременности в сентябре 2006 г. пациентка отмечает «стремительный рост» молочных желез, усиливающийся по мере увеличения срока беременности. При сроке гестации 10 нед расширенным консилиумом рекомендовано прерывание беременности в связи с тяжелой экстрагенитальной патологией и высоким риском развития наследственных заболеваний у плода и поражения ЦНС плода (длительный прием преднизолона, калимина на фоне существующей беременности). От прерывания беременности пациентка отказалась.
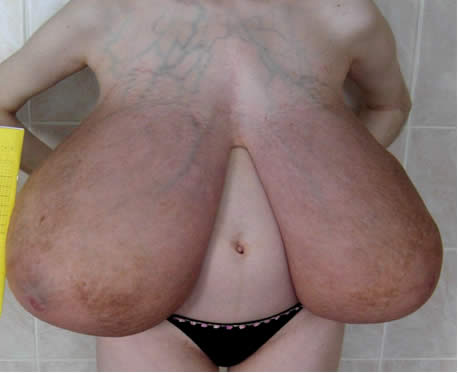
При обследовании установлено, что больная астеничного телосложения, пониженного питания, кожные покровы бледные с синюшным оттенком. Самостоятельно передвигаться пациентка не может из-за смещения центра тяжести вследствие большой массы молочных желез (масса правой молочной железы 11 кг, левой – 9 кг). Больная жалуется на слабость, быструю утомляемость. Сила мышц соответствует 4 баллам по шкале Санадзе (пациентка хорошо сопротивляется усилиям изменить положение конечности, но имеет некоторое снижение силы). Помимо ежедневного приема калимина по 1 таблетке 3-4 раза в день и преднизолона по 30 мг в сутки больная получает прозерин подкожно 1,5-2 мг с периодичностью 1 раз в 4-5 дней.
При осмотре молочных желез отмечаются их «гигантские» размеры. Нижний край молочных желез находится на уровне крыла подвздошной кости. Определяются характерные для агрессивной формы макромастии признаки: соски и ареолы сглажены, кожа истончена, синюшна, видна сеть расширенных подкожных вен.
Учитывая нарастающую слабость, обусловленную увеличением массы молочных желез, а также решение положительное консилиума о возможности пролонгирования беременности, решено госпитализировать больную для проведения оперативного лечения на фоне существующей беременности. 26.02.07 г. выполнена операция в объеме двусторонней мастэктомии.
Миастенический криз и осложнения в послеоперационном периоде не наблюдались. Рана зажила первичным натяжением. Для предотвращения угрозы прерывания беременности в послеоперационном периоде пациентка получала спазмолитические препараты.
При гистологическом исследовании препарата имелась пролиферация эпителия секреторных отделов долек, секреторная трансформация эпителия, эктазия протоков, отек стромы желез, соответствующие изменениям при беременности.
На 7-е сутки после операции пациентка выписана домой. 19.04.07 г. беременность завершилась самопроизвольными родами на сроке 37-38 нед. Живой плод мужского пола: длина 48 см, масса 2878 г, оценка состояния по шкале Апгар 8/9 баллов, без врожденных аномалий развития с признаками неонатальной миастении, компенсированных прозерином в течение 2 дней.
 |
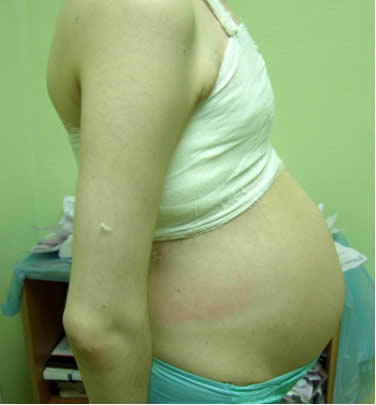 |
Рис. 1. Пациентка И. до и после операции. |
Клиническое наблюдение.
Беременная Б., 22 лет, проживающая в г. Хабаровск, консультирована в научно-поликлиническом отделении «Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова» на 22 неделе беременности в связи с резким ростом молочных желез во время данной беременности, противопоказаний для оперативного лечения гигантомастии не выявлено. В анамнезе отмечала увеличение молочных желез с 19 лет, в 2008 г выполнена секторальная резекция обеих молочных желез по поводу фиброаденомы слева и добавочной доли справа. Данная беременность I, наступила самостоятельно.
С ранних сроков беременности отмечала выраженное симметричное увеличение молочных желез, по данным УЗИ в августе 2010: увеличение молочных желез, отечность кожи в нижних квадрантах, в зоне аксиллярного отростка правой железы – опухолевидное образование до 12 см. В 12-13 нед произведена секторальная резекция правой молочной железы с подмышечной лимфодиссекцией (опухолевый конгломерат диаметром 12 см, по гистологии – элементы фиброаденомы, склерозирующего аденоза, злокачественного роста не выявлено). Учитывая нарастающую слабость, обусловленную увеличением массы молочных желез, а также положительное решение консилиума о возможности пролонгирования беременности, решено госпитализировать больную для проведения оперативного лечения на фоне существующей беременности.
Пациентка была госпитализирована в отделение радиохирургии «Российского онкологического научного центра им. Н.Н. Блохина». При осмотре молочных желез отмечались их «гигантские» размеры, соски и ареолы сглажены, кожа истончена, синюшна, видна сеть расширенных подкожных вен.
При сроке беременности 25-26 недель 29.11.10 г произведена двусторонняя мастэктомия, установка подкожных дренажей с обеих сторон. Масса каждой удаленной молочной железы составила 5 кг. Операция осложнилась кровотечением из ткани молочных желез, интраоперационно кровопотеря составила 4,5 л, объем инфузии – 9,5 л (1,5 л эритроцитарной взвеси, 1,5 л свежезамороженной плазмы, кровезаменители). Заживление раны – первичным натяжением. Для предотвращения угрозы прерывания беременности в послеоперационном периоде пациентка получала магнезиальную и спазмолитическую терапию.
На 4-е сутки после операции пациентка была переведена в «Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова», где проводилось лечение, направленное на пролонгирование беременности, инфузионно-трансфузионная, антианемическая, антибактериальная терапия.
На 4-е и 5-е сутки после двусторонней мастэктомии – удалены подкожные дренажи с обеих сторон (общее количество сукровичного отделяемого 30 мл), произведены пункции карманов в левой и медиальной областях раны, выведено 30 и 10 мл сукровичного отделяемого соответственно.
Послеоперационный период протекал гладко, беременная была выписана домой в удовлетворительном состоянии с прогрессирующей беременностью в сроке 28 недель.
В доношенном сроке беременность завершилась самопроизвольными родами без осложнений. Родилась живая доношенная девочка массой 3170 г, длиной 50 см с оценкой состояния по шкале Апгар 8/9 баллов, без врожденных аномалий развития.
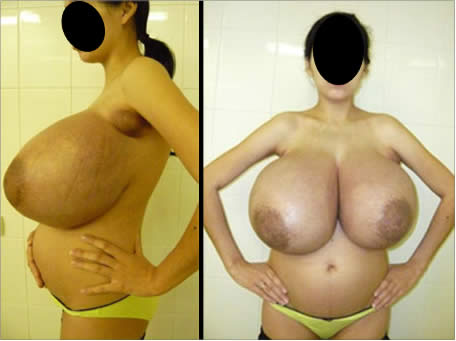 |
Рис. 2. Пациентка Б. до операции. |
Подобный опыт ведения беременности на фоне необходимости хирургического вмешательства при гигантомастии является уникальным. При своевременной постановке диагноза и адекватным лечебным мероприятиям целесообразно пролонгирование беременности. Резюмируя данные клинические случаи, можно сделать заключение о возможности и необходимости проведения оперативного вмешательства на молочных железах во время беременности, без отрицательного влияния на «внутриутробного пациента».
Литература
- Малыгин Е.Н., Бутина М.Н. Проблема макромастии: клиника, диагностика, лечение. // Гинекология.-1999.-№1(2).-С.7—11.
- Пароконная А.А., Нечушкин М.И., Горобец Е.С. и соавт. Макромастия и миастения на фоне беременности. Клиническое наблюдение. // Проблемы репродукции.-2008.-№6.- С.91-93.
- Agarwal N, Kriplani A, Gupta A, Bhatla N. Management of gigantomastia complicating pregnancy. A case report. // J Reprod Med.-2002.-Vol.47; №10.-p.871-4.
- Antevski B, Jovkovski O, Filipovski V, Banev S. Extreme gigantomastia in pregnancy: case report – my experience with two cases in last 5 years. // Arch Gynecol Obstet.-2011.-Vol.284; №3.-p.575-8.
- Basaran K, Ucar A, Guven E et al. Ultrasonographically determined pedicled breast reduction in severe gigantomastia. // Plast Reconstr Surg.-2011.-Vol.128; №.4.-p.252-259.
- Dancey A, Khan M, Dawson J, Peart F. Gigantomastia--a classification and review of the literature. // J Plast Reconstr Aesthet Surg.-2008.-Vol.61; №5.-p.493-502.
- Dem A, Wone H, Faye ME, Dangou JM, Toure P. Bilateral gestational macromastia: case report. // J Gynecol Obstet Biol Reprod.-2009.-Vol.38; №3.-р.254-7.
- John MK, Rangwala TH. Gestational gigantomastia. // BMJ Case Rep.-2009.-Vol.11.-р.1177.
- Kulkarni D, Beechey-Newman N, Hamed H, Fentiman IS. Gigantomastia: A problem of local recurrence. // Breast.-2006.-Vol.15; №1.-р.100-2.
- Rahman GA, Adigun IA, Yusuf IF. Macromastia: a review of presentation and management. // Niger Postgrad Med J.-2010.-Vol.17; №1.-р.45-9.
- Rausky J, Burin des Roziers B, Daoud G, Cartier S. Gigantomastia complicating pregnancy. A case report. // J Gynecol Obstet Biol Reprod.-2011.-Vol.40; №4.-р.367-70.
- Scarabin C, Koskas M, Bornes M, Azria E, Luton D. Gigantomastia and vulvar lactating adenoma in a patient with myasthenia during pregnancy. // Am J Obstet Gynecol.-2010.-Vol.203; №4.-р.5-8.
- Shoma A, Elbassiony L, Amin M, Zalata K, Megahed N, Elkhiary M, Abdelhafez H, Abdelaal I. "Gestational gigantomastia": a review article and case presentation of a new surgical management option. // Surg Innov.-2011.-Vol.18; №1.-р.94-101.
- Swelstad MR, Swelstad BB, Rao VK, Gutowski KA. Management of gestational gigantomastia. // Plast Reconstr Surg.-2006.-Vol.15; №118(4).-р.840-8.
- Tarallo M, Cigna E, Fino P, Lo Torto F, Scuderi N. Macromastia surgical therapy. // Ann Ital Chir.-2011.-Vol.82; №3.-р.191-5.
|